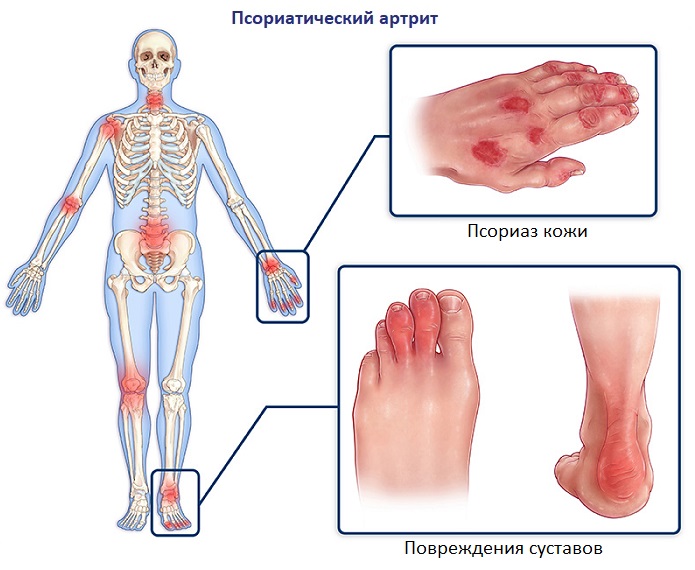
Псориатический артрит – это хроническое воспаление суставов, развивающееся на фоне псориаза (кожного аутоиммунного заболевания). Как правило, возрастная категория пациентов, страдающих данной патологией – от 25 до 65 лет.
Классическая особенность псориатического артрита – это опухание целиком пальцев рук и ног, что дает им «сосискообразный» вид. Это часто происходит вместе с изменениями ногтей, такими как появление в них маленьких точечных впадин, утолщение и отделение ногтевой пластины . Кожные симптомы, вызванные псориазом (например, покраснение, чешуйчатые и зудящие бляшки) часто предшествует появлению псориатическому артриту, но у 15% людей сыпь появляется уже позже.
Считается, что генетика играет важную роль в развитии данной болезни. Ожирение и определенные формы псориаза, как полагают, увеличивают риск.
Заболевание поражает до 30% людей с псориазом и встречается у детей и взрослых. Это заболевание встречается реже у людей азиатского или африканского происхождения и одинаково затрагивает мужчин и женщин.
Характерные симптомы
Псориатический артрит поражает каждого десятого человека, страдающего псориазом. После возникновения первых признаков псориаза на коже, симптомы патологических изменений в суставных тканях появляются в среднем, через 15-25 лет.
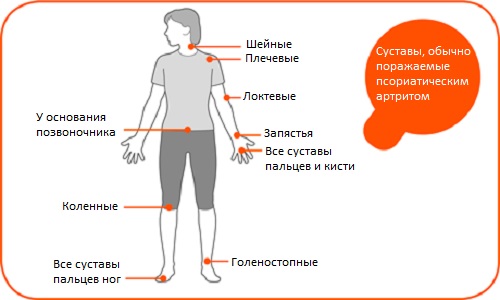
Обычно присутствуют боль, отек или жесткость в одном или нескольких суставах при псориатическом артрите, а также они красные или теплые на ощупь.
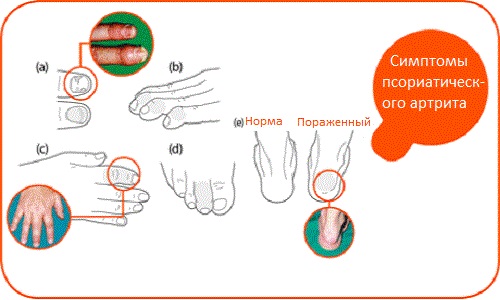
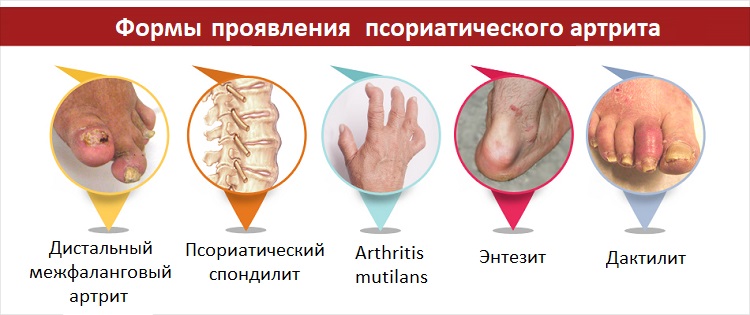
Псориатический артрит может развиваться поэтапно либо по острому сценарию, то есть негативные симптомы резко и агрессивно «атакуют» организм. Типичные изменения:
- увеличение и патологическое округление мелких суставов (1-4 штуки в первые 6 месяцев заболевания);
- болезненность, преимущественно ночью;
- утренняя скованность (сложно разогнуть или сжать ладонь);
- кожа над суставом приобретает красноватый оттенок или багровеет;
- множественные ассиметричные поражения суставов, но в 15% случаев артрит симетричен;
- если заболевание поражает костную ткань, то наблюдается укорочение пальцев;
- снижение плотности и эластичности связок приводит к частым вывихам и подвывихам (в первом случае происходит смещение суставных концов костей с их полным расхождением, во втором – сочлененные поверхности костей смещены, но между ними сохраняется контакт).
Наиболее характерный симптом псориатического артрита – это дактилит, который помогает отличить его от других типов артрита. При этой патологии у больного отмечается так называемая «сосискообразная» деформация пальцев рук или ног, их болезненное и ограниченное движение, также наблюдается местное воспаление кожи.
Еще один симптом, более типичный для данной формы артрита, чем для других, это воспаление ахиллесова сухожилия (задней части пятки) или подошвенной фасции (нижней части стопы). Также «любимыми» местами локализации является пяточный бугор, бугристость большеберцовой кости и дельтовидная поверхность плечевой кости. Вначале это провоцирует сильное воспаление, а затем и разрушение костной ткани.
Практически в каждом втором случае в патологический процесс вовлекаются межпозвоночные суставы. Это существенно повышает риск развития более сложных состояний, таких как синдесмофит (сращение соседних позвонков) и гетеротопические оссификаты (образование костных наростов на суставной поверхности).
При псориатическом артрите в 80% случаев наблюдаются симптомы, связанные с ногтями (патологическая деформация ногтевого ложа). Первые признаки ярко выражены: на поверхности возникают мелкие вкрапления и даже борозды, которые склонны к слиянию. Из-за ускоренной регенерации клеток происходит нарушение микроциркуляции, что, в свою очередь, приводит к изменению цвета пластины – она приобретает синюшный и даже светло-фиолетовый оттенок. Кожа вокруг ногтя также теряет эстетичный вид – наблюдается обильное лущение, покраснение, болезненность.
Фото
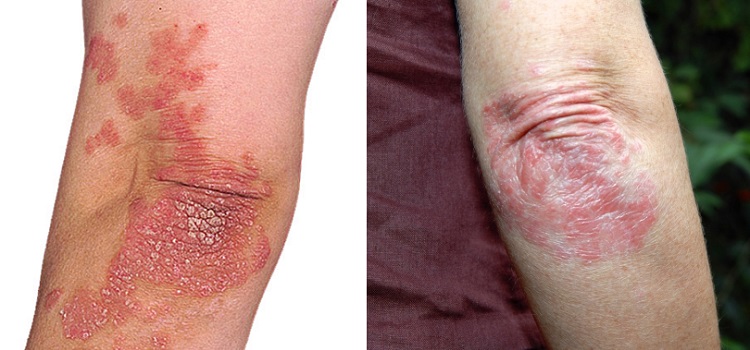
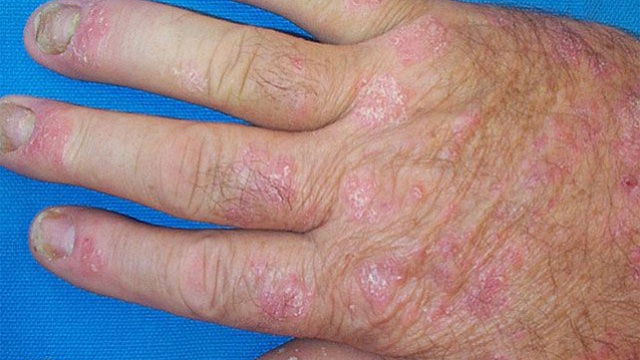
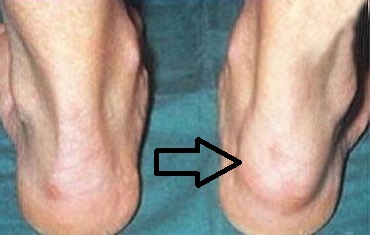
Основные причины
Точные причины, из-за которых развивается псориаз, а, следовательно, и псориатический артрит, на сегодня не установлены. Тем не менее, наследственный фактор играет весомую роль – если кто-либо из близких родственников (родители, бабушки, дедушки) страдает системным заболеванием, то существует высокий риск того, что у определенного индивидуума также возникнет данная патология.
Прочие факторы, провоцирующие артрит вследствие псориаза:
- травмы и повреждения суставов;
- психоэмоциональное перенапряжение, повышенная нервозность, стресс;
- регулярные физические нагрузки;
- проникновение инфекции в суставные ткани и полости в связи с перенесением ангины, пневмонии, аденоидита и пр.
Также стоит отметить, что люди с первичным или вторичным иммунодефицитом имеют повышенную склонность к развитию артрита. С научной точки зрения это выглядит так: нарушение защитной функции приводит к снижению биологически активных веществ – лимфокинов, которые координируют и регулируют функции всех клеток, участвующих в иммунном ответе. На этом фоне неблагоприятный фактор (например, инфекция) без особых усилий может «атаковать» сустав и вызвать в нем воспалительный процесс.
Современные методы диагностики
Симптомы псориатического артрита могут быть похожи на другие заболевания, включая ревматоидный артрит . Ревматолог (врач, специализирующийся на аутоиммунных заболеваниях) проведет физический осмотр (кожи ладоней и стоп), изучит историю болезни, назначит анализы крови и рентген, чтобы точно диагностировать псориатический артрит.
| Метод исследования | Краткая характеристика |
| Рентген | При псориатическом суставном воспалении на рентгенограмме определяется остеопороз (изнашивание, истончение костных элементов), сужение суставной щели, кистовидные просветления костной ткани, а также костное, хрящевое или фиброзное сращение суставных концов сочленяющейся кости. |
| Общий и биохимический анализ крови | По общему анализу крови (из пальца) отмечается воспалительный процесс (повышенный уровень лейкоцитов) и анемия (снижение гемоглобина). По «биохимии» выявляют увеличение уровня сиаловых кислот, фибриногена, серомукоида и глобулинов. Наиболее показательным является анализ на ревматоидный фактор – определяется повышенный уровень антител A и G, а также ЦИК (циркулирующие иммунные комплексы). |
| Изучение суставной (синовиальной) жидкости | Отмечается повышенное число клеточных элементов (нейтрофилез, лейкоцитоз). При макроскопическом анализе: синовиальная жидкость имеет повышенную вязкость, муциновый сгусток (проба проводится путем добавления уксусной кислоты) приобретает рыхлость. |
Лечение
Прогноз псориатического артрита зависит от человеческого фактора – позднее обращение к врачу, несвоевременно выставленный диагноз или неверное лечение может в будущем привести к необратимой костно-суставной деформации и даже инвалидности.
Медикаментозное лечение
Больным, страдающим артритом, врач выписывает обширную схему лечения, в которую входят таблетки, уколы и внутривенные инъекции определенных фармакологических групп (таблица).
| Группа и названия препаратов | Краткое описание |
| Противовоспалительные средства (Ибупрофен, Диклофенак) | Снимается воспаление, а вместе с ним болезненность и отечность. Возвращается подвижность. Противовоспалительные средства борются только с симптомами, но не с причиной, поэтому лечиться только ими бессмысленно. |
| Глюкокортикостероиды (Кортизон, Гидрокортизон, Дексаметазон) | При хроническом течении патологии препараты назначаются в таблетках. Если у пациента резкие и острые боли, то лекарство вводится внутривенно капельно или же в пораженный сустав. |
| Антиметаболиты (Метотрексат) | Тормозят клеточное деление, тем самым замедляют развитие заболевания. |
| Сульфаниламиды (Сульфазалин) | Оказывают противовоспалительное, противомикробное и бактерицидное действие. Лечение длительное, составляет от нескольких месяцев до полугода. Эффективность медикамента наблюдается спустя 6-10 недель. |
| Иммунодепрессанты (Циклоспорин) | Препараты блокируют выработку Т-лимфоцитов, отвечающих за образование антител. Таким образом, лечение замедляет патологические нарушения, происходящие в костной и хрящевой ткани. |
Помимо медикаментозной терапии обязательно назначают физиолечение. Наиболее эффективным является лазерное облучение, магнитотерапия, элетрофорез с введением глюкокртикостероидов, фонофорез. Также рекомендуется лечебная гимнастика и физкультура.
Это исследование, которое было опубликовано в The Lancet в октябре 2015 года, предполагает, что пациенты могут в значительной степени воспользоваться целевой дозой соответствующего лекарственного средства уже на ранней стадии после постановки диагноза. Затем дозировку следует тщательно контролировать и быстро увеличивать, если эффект слабый.
Что говорит диетолог?
При псориатическом артрите обязательно назначается диета для закрепления результатов, достигнутых с помощью применения медикаментов. В общем, питание заключается в поддержании щелочности в организме. Рекомендации:
- полный отказ от алкогольной продукции;
- при наличии аллергической реакции на определенные продукты (сыпь на коже, покраснение лица и т.п.) их употреблять запрещается, даже в малых количествах;
- не рекомендуются копченые, соленые, кислые и острые блюда;
- сливочное масло необходимо заменить подсолнечным.
Пища должна приниматься небольшими порциями. Можно кушать овощи, фрукты, каши, нежирные сорта мяса (говядина, курица), молочнокислые продукты. Вместе с тем, еда должна содержать как можно меньше калорий, ведь, как уже оговаривалось в статье, чем выше масса тела, тем больше нагрузка на суставы.
Народная медицина
Стоит отметить, что методы народной медицины не являются панацеей против псориатического артрита. Вместе с тем, абсолютно не запрещается применять их вместе с медикаментами, если, конечно же, это одобрит лечащий врач.
Наиболее популярные методы народной медицины:
- Лечение с помощью брусничного отвара. Приготовить его просто: две чайные ложки сухих листьев соединить со стаканом воды и прокипятить несколько минут. Дать настояться 30 минут, после чего процедить. Пить по одному стакану раз в день в течение двух месяцев.
- Небольшую морковь натереть на мелкую терку, налить немного подсолнечного масла и добавить несколько капель скипидара. Все перемешать. Полученную смесь прикладывать к воспаленным суставам на ночь в виде компресса.
- Несколько столовых ложек березовых почек соединить с 0,5 л. воды и прокипятить на медленном огне. После остудить и процедить. Рекомендуемая лечебная дозировка — по две столовых ложки три раза в сутки.
Лечение травами – это в большинстве случаев безвредный процесс, к тому же, такая терапия в невысокой доле процента оказывает положительное влияние на процесс выздоровления. Вместе с тем, официальная медицина должна быть первостепенной, а народные средства – в качестве дополнения.
Когда применяется хирургия?
Оперативные методы лечения назначаются в тяжелых и запущенных случаях, когда заболевание вызывает регулярную боль и выраженное нарушение подвижности. Хирургия заключается в резекции пораженных тканей из сустава и замещение их новыми элементами. Иногда приходится удалить полностью все сочленение (речь идет о крупных суставах) и тогда предлагается эндопротезирование или фиксация в оптимальном положении.
Псориатический артрит и вынашивание ребенка
Многие женщины репродуктивного возраста, страдающие псориатическим артритом, нередко задаются вопросом, можно ли планировать беременность? Специалисты уверяют, что можно. Вместе с тем на этапе планирования зачатия необходимо с врачом-ревматологом обсудить тактику ведения и наблюдения беременности. И даже после родов в течение трех лет женщина остается под особым контролем у специалиста.
Беременность необходимо планировать в периоде ремиссии. Вместе с тем специалисты оговаривают, что в связи с гормональной перестройкой существует высокий риск обострения болезни во время вынашивания плода. Набор веса при беременности также является неблагоприятным фактором – увеличение нагрузки на костно-суставной аппарат может спровоцировать артрит.
Как известно, женщинам «в положении» нельзя принимать токсичные препараты, в противном случае это негативно скажется на внутриутробном формировании и развитии плода. Специалист поможет подобрать «безвредные» медикаменты или даже вовсе отменить до родоразрешения. В целом, псориаз никак не влияет на репродуктивные возможности, то есть женщина, как правило, может без труда выносить и родить здорового малыша.
В целом, псориатический артрит – это не приговор. Пациенты, которые следят за своим здоровьем и щепетильно выполняют назначения доктора, живут обычной жизнью, минимизируя возникновения болевых атак, вовремя купируя их.