Скарлатина – острое инфекционное заболевание, которое встречается чаще всего у детей в возрасте до 15 лет, а особенно от 4 до 7. Возбудителем выступают определенные виды стрептококковых штаммов из группы A. Болезнь сопровождается острым поражением миндалин и горла, лихорадкой, мелкоточечной генерализованной сыпью по телу, «малиновым языком» и общей интоксикацией.
Но все же осложнения и летальный исход возможны, особенно учитывая появление новых штаммов, которые оказываются не восприимчивыми к определенным группам антибиотиков. Стрептококки оказывают воздействие на соединительную ткань, вызывая ревматоидные патологии. Кроме того, при неправильном лечении достаточно часто возникает артрит, тонзиллит, а также наблюдается поражение клапанной системы сердца.
Причины заражения, пути передачи и инкубационный период
Скарлатина – это контагиозное инфекционное заболевание, т.е. передается от больного человеку к здоровому воздушно-капельным путем или вследствие близкого контакта. Но также источником инфекции может послужить и здоровый человек, так как стрептококковые бактерии живут на слизистой носоглотки многих людей, не причиняя им вреда, но выделяясь в окружающую среду.
Обычно скарлатина поражает детей, так как после 10 лет у 80% людей развивается иммунитет к возбудителю. При этом у ребенка до года заболевание практически не возникает благодаря временному иммунитету, передавшемуся от матери.
Вспышки заболевания приходятся на холодный период года – конец осени и начало весны. Сезонное снижение иммунной системы приводит к восприимчивости организма к инфекционным агентам. Возбудитель скарлатины отлично приспосабливается к неблагоприятным окружающим условиям (например, при сезонных низких или высоких температурах, а также высушивании микроб быстро адаптируется, сохраняя свои патогенные свойства). Тем не менее, дезинфицирующие вещества, ультрафиолетовые лучи, а также длительное влияние высоких температур (например, при кипячении) воздействуют на стрептококковую инфекцию губительно.
Возбудитель скарлатины опасен выделением токсинов, которые негативно воздействуют на детский организм:
- нарушают структуру клеток эпидермиса (эпидермолиз), что вызывает шелушение кожи;
- эритрогенные токсины вызывают мощнейшую аллергическую реакцию (в связи с этим происходит местное покраснение);
- разрушают практически все ткани: слизистые оболочки внутренних органов, гиалиновые хрящи и мышцы.
Негативное влияние на иммунную систему вызывает повышенный риск образования аутоиммунных процессов (например, аутоиммунный гломерулонефрит).
В период латентного (т.е. еще скрытого) прогрессирования патологии стрептококковая инфекция распространяется по лимфатической и кровеносной системе, уже продуцируя при этом специфические токсины.
Симптомы
Заболевание развивается остро. У ребенка резко повышается температура тела (38-40 градусов), появляется головная боль, озноб, слабость, першение в горле, на фоне интоксикации возможна тошнота и рвота (не более нескольких раз).
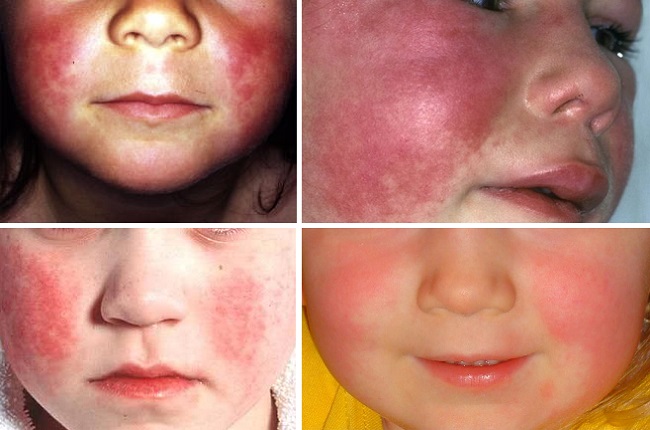
Через несколько часов (иногда спустя сутки) кожа начинает краснеть и на ней проявляется розовая точечная сыпь. Также у больного возникает блеск глаз, яркость лица (особенно щек, они будто бы «пылают») с выраженным контрастом бледности носогубного треугольника.
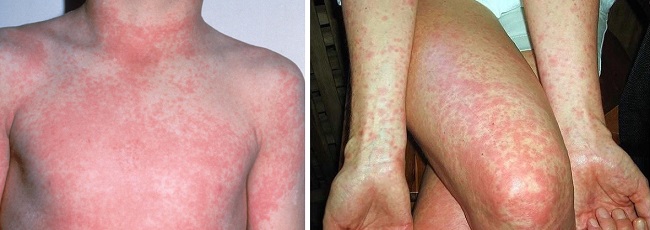
Специфическая сыпь имеет определенную характеристику. Она локализуется на лице (кроме зоны вокруг губ), спине, животе, конечностях, особо излюбленные места – это естественные складки, именно там красные пятна наиболее выражены. Высыпания имеют вид мелких пузырьков с мутноватым или прозрачным содержимым.
Характерная особенность сыпи при скарлатине:
- мелкие элементы, около 1-2 мм в диаметре;
- каждая пустула имеет розовую окраску на периферии и ярко-красную в центре;
- вокруг элементов отмечается воспаление кожи, что создает мнимую картину их соединения;
- воспалительный процесс нередко сопровождает зуд и жжение;
- через пять дней прыщи сходят, не оставляя рубцов.
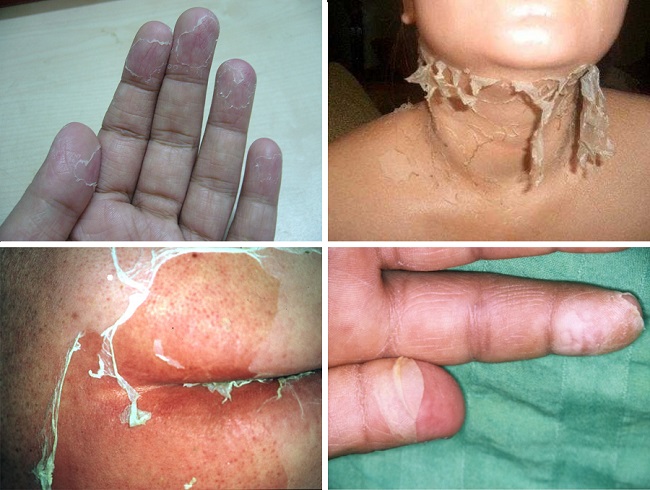
Спустя неделю или две кожа в тех местах, где была наибольшая концентрация прыщей, начинает шелушиться. На лице и туловище десквамация проходит с выделением мелких чешуек, а на ногах и руках (особенно на ладонях и подошвах) наблюдается слущивание крупных эпидермальных пластинок.
Ротовая полость: особенности
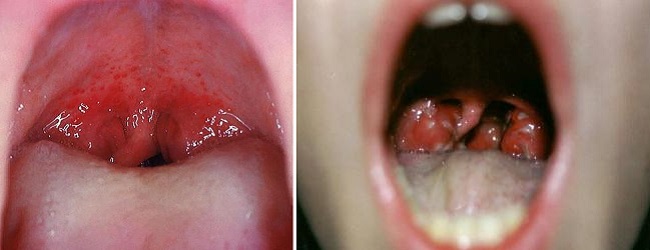
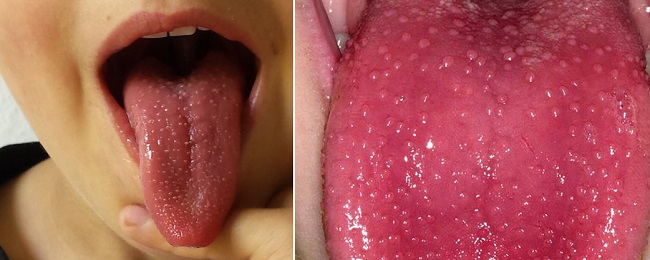
В ротоглотке при скарлатине происходят характерные изменения. В первый день болезни часто наблюдается мелкая сыпь (энантема) с точечными кровоизлияниями, которые к следующему дню исчезают. Миндалины, небные дужки и язычок становятся ярко-красными. Визуально можно увидеть «пылающий зев», контрастирующий с бледным небом. В результате десквамации эпителиальной ткани язык приобретает малиновый цвет.
Типичный симптом при скарлатине – это катаральная ангина (т.е. острое поражение миндалин и задней части горла). Небные миндалины заметно набухают, покрываются грязно-серым (фиброзным) налетом, который легко снимается шпателем (этот «мини-тест» необходимо обязательно провести, чтобы исключить дифтерию).
При тяжелом течении ангины при скарлатине наблюдается некротический процесс, распространяющийся на дужки, мягкое небо, язычок и дно ротовой полости. Заболевание при этом может нести гангренозно-геморрагический характер.
Иногда воспаление переходит в полость глотки и носа, нарушая физиологическое дыхание. Около ноздрей возникают трещины, покрывающиеся кровяной или серозной коркой. Это приводит к периадениту и аденофлегмоне.
Если не выполнять правильное и своевременное лечение, то инфицирование может привести к следующим осложнениям:
- некротическому отиту;
- воспалению сосцевидного отростка височной кости;
- поражению миокарда – сердечной мышцы;
- клубочковому нефриту;
- ревматизму.
Фото
Лечение
Лечение скарлатины у детей не отличается от стрептококкового фарингита – ангины, вызванной стрептококковыми бактериями.
Госпитализация в инфекционное отделение показана только в тяжелых случаях. Если заболевание протекает в средней и легкой форме, то пациента лечат в домашних условиях. Ребенка осматривает ЛОР и инфекционист.
Рекомендуемая терапия при скарлатине:
- антибактериальные препараты в течении 10-14 дней пенициллинового или цефалоспоринового ряда (в таблетках или уколах), а если имеются подозрения на аллергию к ним у ребенка, то используют макролиды;
- антигистаминные средства для уменьшения негативного воздействия токсинов на организм;
- витамин C для укрепления иммунной системы;
- лакто – и бифидобактерии для предупреждения дисбактериоза;
- местные антисептические процедуры – полоскание горла раствором фурацилина (0,5 таблетки растворить в 0,5 стакане воды), а также отваром ромашки, шалфея и календулы;
- с целью профилактики развития осложнений – нестероидные противовоспалительные препараты;
- обработка кожи антигистаминными мазями и присыпками, особенно в местах агрессивной сыпи.
В периоде всего лечения рекомендуется обильное теплое питье (например, липовый чай или отвар шиповника) и соблюдение постельного режима. Если в доме есть маленькие дети, то их следует временно изолировать в другую комнату или, при возможности, отправить на несколько недель к родственникам.
В конце заболевания проводится контрольный бактериологический посев из ротоглотки. Отсутствие гемолитического стрептококка указывает на выздоровление.
Через несколько недель после снятия диагноза ребенок должен пройти обследование, в которое входит общий анализ крови, мочи, кровь на ревмопробы, ЭКГ. Эти мероприятия позволят исключить возможные осложнения. Также следует посетить инфекциониста, ЛОР-врача и кардиолога, а при плохих результатах анализов – нефролога и ревматолога.
Профилактика
Специфических мер предупреждения скарлатины нет. Вакцины для предохранения ребенка от скарлатины на сегодняшний день не существует, так как ее создание требует долгих исследований и затруднено большим разнообразием штаммов возбудителей в окружающей среде.
При первых признаках заболевания ребенка изолируют из детского коллектива. На группу или класс налаживается карантин (21 день). В течение этого времени родители, а также медицинский персонал должны пристально наблюдать за состоянием здорового ребенка, чтобы вовремя заметить начало болезни.






Хорошая, полная статья. У моего брата младшего недавно застала эта зараза. Сначала думали простудился, погода то прохладная уже, а как покраснения пошли — сразу разобрались. Вызвали врача, назначили лечение, вроде справились. Главное в этом деле — не тянуть с выявлением болезни. иначе госпитализация неизбежна. А ребенка прощу и лучше лечиться дома, чем в больнице. А вот у вас есть рекомендация после выздоровления повторно сдать анализы — нам про это ничего не сказали, что вызывает у меня вопрос: Это обязательно нужно сделать, чтобы предотвратить осложнения или это на усмотрение лечащего врача делается? у нас неделю только после выздоровления прошла. Буду благодарен за ответ.
Статья насыщена информацией и фото. Болеть правда плохо, особенно таким тяжелым недугом. Скорее бы создали вакцину, которая оберегала бы детей от скарлатины.
Спасибо, полезно и познавательно! Здоровье ребенка также важно как и его обучения (в саду, школе, институте), так и его воспитание! Это 3 очень важные вещи. В этой статье раскрывается вопрос здоровья, а конкретнее скарлатина у детей!
Свпасибо авторам за качественный контент, а администраторам за открытый для комментариев блог!
Я была уверена что скарлатиной болеют один раз в жизни, но увы это не так… Моя внучка третий раз болеет скарлатиной, врачи разводят руками:( Ответа у них нет. Что скажите? Причем стрептококк был обнаружен только в крови. Мы уже начали переживать, что что-то с ребенком не так. Начали проходить комплексное обследование. И спасибо за Вашу статью!